
Was steckt hinter "Bewegungsschmerzen"
Bewegungsschmerzen
Was sind Bewegungsschmerzen?
Bewegungsschmerz ist ein Schmerz, der bei aktiver oder passiver körperlicher Bewegung auftritt. Im Gegenteil zum Belastungsschmerz treten Bewegungsschmerzen schon bei normalen Aktivitäten auf und nicht erst, wenn eine höhere Anstrengung mit der Bewegung verbunden ist. Bewegungsschmerzen treten am Bewegungsapparat auf. Sie können ein einzelnes Gelenk, mehrere Gelenke oder ganze Körperabschnitte betreffen.
Was sind die Ursachen von Bewegungsschmerzen?
Bewegungsschmerzen sind ein weit verbreitetes Gesundheitsproblem, das längst nicht nur ältere, sondern auch jüngere Menschen betrifft. Oft sind arthrotische Gelenkveränderungen die Ursache. Ursachen des krankhaften Gelenkverschleißes können Fehlhaltungen sein, frühere Sportverletzungen sowie Überlastungen, beispielsweise durch Übergewicht. Über- und Fehlbelastungen haben degenerative Veränderungen zur Folge, was seinerseits bedingt, dass der Knorpel schließlich auch normalen Alltagsbelastungen nicht mehr standhält. Sie verlangen eine adäquate Therapie, damit sich die Schmerzproblematik nicht durch eine anhaltende Schon- und Fehlhaltung und eine zunehmende Versteifung der betroffenen Gelenke verstärkt. Bei der Arthrose handelt es sich anders als beim Rheuma um eine primär nicht entzündliche Gelenkerkrankung. Sie kann einzelne große Gelenke, wie das Kniegelenk (Gonarthrose) oder das Hüftgelenk (Coxarthrose), betreffen oder auch mehrere kleinere Knochenverbindungen, wie die Fingergelenke oder die Wirbelsäulengelenke (Spondylarthrose).
Bei einer stumpfen Verletzung des Gewebes werden Phospholipide aus der Zellmembran ausgelöst. Diese Phospholipide werden durch die Phospholipase A zur Arachidonsäure umgesetzt. Aus der Arachidonsäure findet durch die Enzymgruppe der Cyclooxygenasen eine Umsetzung zu den schmerzauslösenden und entzündungsverstärkenden Prostaglandinen statt. Zum einen wird hier die Signalauslösung durch Senken der Reizschwelle und somit die Schmerzweiterleitung durch entsprechende Nervenfasern zum Gehirn getriggert, zum anderen die Entzündungsreaktion an der Stelle der Verletzung verstärkt.
Arthrose - eine häufige Ursache für Bewegungsschmerzen

Egal, welches Gelenk betroffen ist, die Arthrose entsteht immer nach dem gleichen Muster: Der Gelenkknorpel, der den Knochen wie ein Schutzmantel überzieht und eine Art Stoßdämpferfunktion hat, verliert an Elastizität, das Gewebe wird dünner und es kommt zu kleinen Einrissen. Die Schäden sind zunächst auf eine kleine Fläche begrenzt, und nur oberflächlich. Später, wenn der Knorpelabrieb sich fortsetzt, können größere knorpelfreie Bereiche auftreten. Im weiteren Verlauf verdichtet und verhärtet sich der darunterliegende Gelenkknochen, es bilden sich am Rand Verformungen, wodurch die Gelenkfläche selbst kleiner wird. Es können sich außerdem kleine Knorpelstückchen ablösen, die die Gelenkinnenhaut reizen, was Entzündungsprozesse und eine vermehrte Bildung der Gelenkflüssigkeit (Synovia) und damit einen Erguss nach sich zieht.
Die Knorpelschädigung selbst verursacht keine Beschwerden, da der Knorpel nicht von Nerven durchzogen ist. Er enthält auch keine Blutgefäße, vielmehr wird das Gewebe durch die Gelenkflüssigkeit, die Synovia, ernährt. Sie wird von der Gelenkinnenhaut gebildet und in den Gelenkspalt abgegeben. Bewegungsschmerzen entstehen durch die Folgen der Knorpeldegeneration, die zu Entzündungsprozessen und zum Erguss führen kann. Die Folgen sind eine Spannung der Gelenkkapsel und eine aktivierte Arthrose. Neben den Schmerzen, die zunächst als Belastungsschmerz, später auch als Ruheschmerz manifest werden, klagen Arthrose- Patienten oft über Spannungsgefühle im betroffenen Gelenk und über ein Gefühl der Gelenksteife und eine Erwärmung oder Schwellungen im Gelenkbereich. Menschen mit Arthrose und Bewegungsschmerzen nehmen meist automatisch eine Schonhaltung ein, wodurch sich langsam aber stetig die Beweglichkeit des betroffenen Gelenks einschränkt. Auch die umgebende Muskulatur schwächt sich infolge der geringeren Beanspruchung. Die Elastizität des Gelenks und der umgebenden Bänder, Sehnen und Muskeln lässt nach. Es kommt zu Muskelverspannungen, zu Muskelverhärtungen und zu Muskelverkürzungen, was den Zug der Sehnen am Gelenkknochen und den Druck auf die Gelenke erhöht und zur zunehmenden Bewegungseinschränkung führt. Bei weiterer Krankheitsprogression sind die Deformierung des Gelenks und ein Funktionsverlust unausweichlich.

Die Arthrose ist nicht heilbar, da der Knorpel sich nicht neu bildet, sich nicht regeneriert und auch mit den herkömmlichen Behandlungsmethoden nicht ersetzt werden kann. Allerdings gibt es verschiedene Verfahren, mit denen sich der Bewegungsschmerz lindern lässt. Einen wesentlichen Anteil an der Behandlung hat die Schmerztherapie, wobei in erster Linie entzündungshemmende (antiinflammatorisch) wirksame Schmerzmittel zum Einsatz kommen. Der Schwerpunkt der Schmerztherapie besteht immer noch im Einsatz von nichtsteroidalen Antirheumatika (NSAR), wobei empfohlen wird, als erste Wahl topische Analgetika einzusetzen. Einen hohen Stellenwert haben darüber hinaus physikalische Maßnahmen, wie die Kältetherapie, die Krankengymnastik und begleitende Verfahren, wie beispielsweise eine Lymphdrainage bei Ödembildungen. Es kann ferner eine gezielte antientzündliche Behandlung mittels der intraartikulären Injektion von Kortikoiden ratsam sein oder die Injektion von Hyaluronsäure ins Kniegelenk, die physiologischerweise als „Gelenkschmiere“ fungiert. Neben solchen Therapiemaßnahmen kommen operative Verfahren in Betracht wie die Arthroskopie, bei der mittels der Lavage Entzündungsstoffe und Knorpelabrieb aus dem Gelenk herausgespült werden. Neben dieser Gelenktoilette können beim Shaving Auffaserungen des Knorpels entfernt und die Knorpelränder geglättet werden oder es können im Rahmen des Debridements eingerissene Meniskusränder rekonstruiert werden.

Die Maßnahmen führen nicht zu einer kompletten Heilung der Arthrose, haben aber in aller Regel eine deutliche Symptomlinderung zur Folge. Wesentlich für den weiteren Krankheitsverlauf sind außerdem eine gezielte Nachbehandlung und eine ausreichende und regelmäßige Bewegung.
Ist die Arthrose weit fortgeschritten, kann oft nur noch durch einen künstlichen Gelenkersatz Linderung der Bewegungsschmerzen erwirkt werden. Zu unterscheiden dabei ist zwischen Teilprothesen und Totalendoprothesen (TEP). Ist das Kniegelenk beispielsweise durch eine Achsenfehlstellung nur einseitig degenerativ verändert, so kann eine einseitige Knieprothese, eine so genannte Schlittenprothese, implantiert werden. Der Eingriff ist weniger aufwändig als die TEP und kann minimalinvasiv erfolgen, hat einen geringeren Blutverlust und eine kürzere Rehabilitationszeit zur Folge. Häufiger als die Knie-TEP wird eine Hüftendoprothese implantiert. Der Eingriff ist bereits seit den sechziger Jahren des vergangenen Jahrhunderts möglich und der Hüftgelenksersatz ist längst zu einem Routineverfahren geworden. Dabei wird der durch Arthrose geschädigte Hüftkopf des Oberschenkels entfernt und durch einen Hüftkopf aus Metall, der über den Hüftschaft im Oberschenkelknochen verankert wird, ersetzt. Der künstliche Hüftkopf wird in eine künstliche Hüftpfanne mit Inlay eingesetzt. Als Materialien werden üblicherweise Titanlegierungen, Kobaldchromlegierungen und auch Keramiken sowie Kunststoffe gewählt, die Implantation kann mittels Knochenzement oder zementfrei erfolgen. Die Haltbarkeit der Hüftendoprothesen liegt derzeit bei 15 bis 20 Jahren.
Tipps zur Vorbeugung und Behandlung von Arthrose:
Bewegungsschmerzen lassen sich nicht nur durch die geschilderten Therapieverfahren lindern, sondern auch durch ein vernünftiges Verhalten. Hier ein paar Tipps:
Schmerztherapie aus der Tube
Die topischen Medikamentenabgabesysteme wurden entwickelt, um die Schichten der Haut zu überwinden. Transdermale und topische Schmerztherapien haben verschiedene therapeutische Zwecke. Während transdermale Systeme (z.B. Fentanyl-Pflaster) das Ziel haben, eine systemische Absorption und Wirkung zu erreichen, sollten topische Formulierungen die Wirkung durch eine lokale Absorption der Wirksubstanz entfalten. Voraussetzung für die Wirkung ist also das Erreichen des Wirkorts. Beliebt bei stumpfen Traumata und Verletzungen ist der Einsatz von nichtsteroidalen Antirheumatika, kurz NSAR genannt. Zu dieser Wirkstoffgruppe gehören z.B die Acetylsalicylsäure, Naproxen, Ibuprofen und Diclofenac. NSAR blockieren die Aktivität der Cyclooxygenasen. Damit ein topisches NSAR den Wirkungsort erreichen kann, muss es verschiedene Hautschichten durchdringen: das Stratum corneum, weitere Schichten der Epidermis, die Basalmembran und die Dermis. Um dies zu erreichen, benötigt die Substanz lipo- und hydrophile Eigenschaften. Lipophile Eigenschaften, um die Epidermis zu durchdringen, und hydrophile, um die Dermis zu überwinden. Die Formulierungen der Trägersubstanz spielen eine große Rolle, wobei die Gel-Formulierungen deutliche Vorteile aufweisen. Durch Verdunstung flüchtiger Inhaltsstoffe haben topische Gelformulierungen zudem einen Kühleffekt. Dieser verbessert sich weiter, wenn das Präparat im Kühlschrank gelagert wird. Im entzündeten Gewebe verschiebt sich der pH-Wert in den sauren Bereich. Bei pH 5-6 liegt die Säure Diclofenac im sauren Milieu undissoziiert vor und weist somit eine hohe Lipophilie auf. Auf Grund dieser lipophilen Eigenschaft kann sich die Diclofenac Verbindung optimal im lipophilen Gewebe anreichern. Diclofenac verbleibt so direkt am Wirkort und blockiert die Cyclooxygenasen. Entzündung und Schmerz werden effektiv gehemmt.
Nicht steroidale Antirheumatika (NSAR) wirken durch Hemmung der Cyclooxygenase. Dieses Enzym fördert die Produktion von Prostaglandin und Thromboxan. Prostaglandine sind relevant für verschiedene physiologische Funktionen wie die Schleimhautbarriere im Magen, den renalen Blutfluss und die Endothelspannung in den Gefässen.1 Dieses Enzym spielt eine wichtige Rolle im inflammatorischen und nozizeptiven Prozess. Die Hemmung der Cyclooxygenase kann eine Schmerz- und Fieberreduktion bewirken, eine Hemmung der Plättchenaggregation und der Entzündung.2 Topische NSAR haben den gleichen Effekt wie orale Medikamente jedoch mit vorwiegend lokalisiertem Wirkungsradius. Die topischen NSAR bewirken eine Schmerzreduktion am Ort der Entzündung, möglicherweise ohne einen wesentlichen systemischen Effekt.3
Es gibt jedoch auch Daten, die auf einen relevanten systemischen Effekt insbesondere auf die Nieren hinweisen.4 Der manuellen Behandlung, dem Einmassieren des Präparates also, wird ebenfalls ein positiver psychologischer und Schmerz reduzierender Effekt zugeschrieben. Der letzte Cochrane- Review aus dem Jahre 2016 analysierte verschiedene Antirheumatika wie Diclofenac, Etoricoxib, Felbinac, Flufenamat, Flurbiprofen, Indometacin, Ibuprofen, Ketoprofen, Nimesulid, Piketoprofen und Piroxicam in verschiedenen Applikationsformen wie Lösungen, Gels, Cremen oder Pflaster. Genügend Daten, um eine gepoolte Analyse durchzuführen, waren nur für Diclofenac und Ketoprofen vorhanden.1 Die Schlussfolgerung lautet: Es besteht genügend Evidenz, dass topisches Diclofenac und Ketoprofen bei Patienten über 40 Jahre mit einer Kniearthrose zu einer Schmerzreduktion führen können. Weltweit haben deshalb verschiedene Fachgesellschaften in ihren Leitlinien empfohlen, bei Hand- und Kniearthrosen bei Patienten über 75 Jahre topische NSAR als Erstlinientherapie einzusetzen. Auch das lokale Nebenwirkungspotenzial der einzelnen Wirkstoffe wurde im Cochrane-Review unter die Lupe genommen. Es ist sehr unterschiedlich. Die lokalen Nebenwirkungen betrafen vor allem Haut-Irritationen. Die systemischen Nebenwirkungen reichten von Kopfweh, Schwindel, Durchfall bis zur gastrointestinalen Dyspepsie. Verglichen mit Plazebo unterschied sich die Häufigkeit von systemischen Nebenwirkungen mit topischen NSAR nicht signifikant (relatives Risiko [RR] 1,2) Am besten kommen hier Diclofenac und Piroxicam weg, am schlechtesten Indometacin mit einer 2,5-fach erhöhten Häufigkeit gegenüber Placebo.
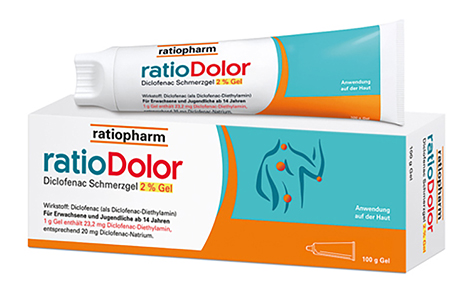
ratioDolor Diclofenac Schmerzgel 2% Gel wird zur lokalen, symptomatischen Behandlung von Schmerzen bei akuten Zerrungen, Verstauchungen oder Prellungen in Folge eines stumpfen Traumas empfohlen. Neben der guten Verteilbarkeit und dem quasi rückstandslosen Einziehen des Emulsionsgels in die Haut, ist der kühlende Effekt durch die Verdunstung der wässrigen Phase auf der Haut eine zusätzlich willkommene und schmerzlindernde Wohltat. Für den angenehmen Duft sorgt eine Duftmischung in der Rezeptur. Neben der Wahl der Darreichungsform spielt der chemische Bindungspartner des Diclofenacs eine wichtige Schlüsselrolle, wenn es um das Vordringen des Wirkstoffes in die tieferen Gewebeschichten geht. Um die doppelte Menge Diclofenac in einer annehmbaren Zeit durch die Haut an den Ort der Entzündung zu transportieren, kommt die Verbindung Diclofenac-N-Ethylethanamin zum Einsatz. Diese spezielle Verbindung zeigt eine sehr gute Hautpermeation und Wirkstoff-Freisetzung aus der wässrigen Grundlage. Zur besseren Durchdringung der Hornschicht werden in ratioDolor Diclofenac Schmerzgel 2% Gel zudem Propylenglycol und Ölsäure, sogenannte „Enhancer“, oder auch „Permeationsverstärker“ eingesetzt. Bei akuten Beschwerden sind höhere Wirkstoffkonzentrationen empfehlenswert. ratioDolor Diclofenac Schmerzgel 2% Gel positioniert sich durch seinen hohen Wirkstoffgehalt von 23,2 mg/g Diclofenac-N-Ethylethanamin als Emulsionsgel der Wahl. Schon mit zweimal täglicher Anwendung ist die Tageshöchstdosis appliziert. Ein Depoteffekt in der Haut sorgt für eine verlängerte Wirkstofffreigabe in die darunterliegenden Gewebe.

"Natürliche" / pflanzliche topische Analgetika
In diese Kategorie fallen Präparate wie Arnika-Salbe, Beinwell-Salbe, essigsaure Tonerde und Kombinationspräparate. Allerdings gibt es wenig kontrollierte Studien zu diesen «natürlichen Präparaten». Die relevantesten Daten liegen vor für unterschiedliche Beinwell-Extrakte, die bei Distorsionen, Myalgien und Gonarthrose Beschwerden untersucht wurden.5-8
Fazit
- Topische Analgetikapräparate bei Arthrose setzen sich aus unterschiedlichen Formulierungen nicht steroidaler Antirheumatika zusammen.
- Die stärkste Evidenz für die Wirksamkeit besteht für Diclofenac und Ketoprofen.
- Zudem gibt es muskeldetonisierende, wärmende Schmerzpflaster ohne medikamentösen Wirkstoff.
- Da die topischen Analgetika auch systemische Effekte entfalten können, sollten das gastrointestinale und renale Risiko berücksichtigt werden.
- Bei älteren Patienten mit eingeschränkter Nierenfunktion sollte unter der topischen Therapie auch ein Monitoring der Nierenfunktion erfolgen.
- Die häufigsten Nebenwirkungen bestehen in lokalen Hautirritationen.
- Es gibt Studien von geringer Qualität mit pflanzlichen Präparaten (vorwiegend Beinwell-Präparate). Diese zeigen auch eine analgetische Wirksamkeit. Das Nebenwirkungsprofil scheint – abgesehen von Haut- Irritationen – gering.
Quellen:
1. Derry S, et al. Topical NSAIDs for chronic musculoskeletal pain in adults. Cochrane Database Syst Rev. 2016;4:Cd007400.
2. Jorge LL, Feres CC, Teles VE. Topical preparations for pain relief: efficacy and patient adherence. J Pain Res. 2010;4:11–24.
3. McPherson ML, Cimino NM. Topical NSAID formulations. Pain Med. 2013;14(Suppl 1):S35–9.
4 Makris UE, Kohler MJ, Fraenkel L. Adverse effects of topical nonsteroidal antiinflammatory drugs in older adults with osteoarthritis: a systematic literature review. J Rheumatol. 2010;37(6):1236–43
5 Grube B, et al. Efficacy of a comfrey root (Symphyti offic. radix) extract ointment in the treatment of patients with painful osteoarthritis of the knee: results of a double-blind, randomised, bicenter, placebo-controlled trial. Phytomedicine. 2007;14(1):2–10.
6 Barna M, et al. [Wound healing effects of a Symphytum herb extract cream (Symphytum x uplandicum NYMAN:) : results of a randomized, controlled double-blind study]. Wien Med Wochenschr. 2007;157(21-22):569–74.
7 Kucera M, et al. Topical symphytum herb concentrate cream against myalgia: a randomized controlled double-blind clinical study. Adv Ther. 2005;22(6):681–92.
8 Kucera M, et al. Efficacy and safety of topically applied Symphytum herb extract cream in the treatment of ankle distortion: results of a randomized controlled clinical double blind study. Wien Med Wochenschr. 2004;154(21-22):498–507.
weniger anzeigen
Jetzt e-Learning starten und Punkte sichern!






